スポーツ傷害やプレー中のケガを予防するには事前に知っておくことがとても重要です。
ケガが起こる場面やどんなケガが起こりやすいのか、それを予防するためにはどうすればいいのか知っておくことがとても重要です。
怪我をしてしまうとレギューラー落ちをしたり、ライバルチームに試合で負けたりして、悔しい思いをしてしまいますよね。
今回は、下肢や上肢、そして発育期に多い怪我の種類や怪我の内容、予防や治療法まで一挙大公開していきます。
選手や学生はもちろんですが、指導者や保護者の方も必ず知っておくべき知識です。
是非、一読してみてくださいね。
スポーツで多い怪我を知っておく理由とは?
スポーツに怪我はつきものですが、怪我によってはレギュラーを取れるかどうか、また3年間思いっきり部活動を行えるのかどうか、天と地の差ほど大きく違ってきます。
怪我をしてしまうと、必ずといっていいほどパフォーマンス力が落ちてしまいますし、競技復帰まで時間がかかります。
チームの中心的選手であれば、ライバルチームに負けてしまうかもしれません。
レギュラー争いをしている選手であれば、レギュラーになることは難しいでしょう。
さらに、学生の場合は部活ができる期間は約3年間しかありません。
靭帯損傷など大怪我をしてしまうと、復帰まで1年程度かかってしまうこともあります。
怪我をして復帰できずにそのまま引退してしまった学生もいます。
私も実際に多くの学生や選手をリハビリしてきましたが、復帰できずに引退してしまった人もいました。
このように怪我をきっかけに、選手生命が大きく変わってしまいます。
そうならないためにも、しっかりと怪我について知り、理解しておくことが大切なのです。
これは選手や指導者だけでなく、選手をサポートする保護者の方も知っておくことで、さまざまな視点から選手をバックアップできます。
サッカーで多い怪我ランキング
サッカーJリーグで過去の外傷の統計を取った報告がありますので、それを参考に多い怪我について紹介します。
スポーツで起こりやすい怪我を把握しておくことで、事前に対応や予防をすることができます。
発生部位ランキング
まずは発生部位のランキングです。(全体に対しの割合)
〜部位別ランキング〜
①下肢:63.5%
②頭頚部:19.5%
③上肢:10%未満 体幹:10%未満
圧倒的に下肢が多く、続いて頭頚部、上肢・体幹の順となっています。
なぜ頭頚部が多いのか疑問に思った方もいると思います。
サッカーはヘディングが多いですよね。
ヘディングによって、首を痛めることも少なくありません。
脳振盪(のうしんとう)などもこれに含まれます。
学生レベルでは、頭頚部の外傷の割合はもう少し低くなりますが、『サッカーでも脳振盪が起こる』ということは、必ず覚えておきましょう。
脳振盪については、後ほど詳しくご紹介しますね。
下肢で多い怪我とは?
まずはスポーツでで多い下肢の怪我についてご紹介していきます。
捻挫とは
捻挫は、サッカーやラグビーに限らずスポーツで特に多い外傷の一つです。
“捻挫ぐらいなら大丈夫”と思う方が多くいますが、
それはかなり危険です。
捻挫は、実は足首の外側にある外側側副靭帯の損傷です。
つまり、『捻挫=靭帯損傷』であるため、しっかりと治療する必要があります。
無理に競技に復帰すると、捻挫グセや痛みが継続しやすいため、注意が必要です。
捻挫直後は、まずRICE療法を行います。
患部を冷やし、挙上や圧迫をすることで炎症症状を出来る限り抑えます。
捻挫後の対応や治療方法、捻挫の予防ついて、こちらで詳しく解説しています。
こちらをご参考にしてください。
炎症症状を抑えるRICE療法については、こちらでイラストを使ってわかりやすく解説しています。
半月板損傷とは
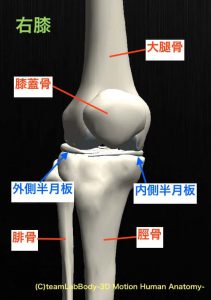
半月板損傷は、膝の外傷の一つです。
膝には半月板といって、クッションの役割をするものがあります。
膝は大腿骨と脛骨、膝蓋骨から構成され、大腿骨と脛骨の間に半月板があります。
半月板には、内側にある内側半月板(ないそくはんげつばん)と外側にある外側半月板(がいそくはんげつばん)があります。
半月板損傷が起こると、膝の引っかかりや痛み、炎症症状などが生じます。
半月板損傷後は、まず保存療法でリハビリを行いますが、それでも改善しない場合は関節鏡手術を行います。
手術後、リハビリをしっかりと行うことでスポーツ復帰は十分可能です。
手術からおよそ6〜9ヶ月程度でのスポーツ復帰になります。
半月板損傷の原因や治療、手術、リハビリなど、半月板損傷に関する詳しいことはこちらで解説しています。
ご参考にしてくださいね。
オスグット・シュラッター病
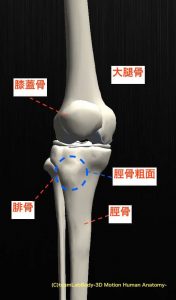
オスグット・シュラッター病は、成長期に多い外傷の一つで、脛骨粗面(けいこつそめん)に痛みが生じます。
脛骨粗面は、脛骨の出っ張っている部分で、この部分に大腿四頭筋から膝蓋腱が付着します。
発育期は脛骨の成長が早いのに対し、脛骨についている大腿四頭筋が硬いと、脛骨粗面に牽引さるような負担がかかることが原因で、オスグット・シュラッター病になってしまいます。
オスグット・シュラッター病を生じた場合は、大腿四頭筋の働きを抑えることがポイントで、ジャンプなど大腿四頭筋に負担のかかる動作は控えましょう。
ラグビーなど筋トレを多く行うスポーツでは、レッグエクステンションなどの膝を伸ばしトレーニングマシーンは控えましょう。
その分、体幹や股関節周囲の筋トレをみっちり行いましょう。
大腿四頭筋の筋肉を使う運動を抑えるのに加え、しっかりと筋肉をストレッチすることがポイントです。
方法は、横向きの状態で膝を曲げて足首を持ち、後ろに引っ張ってきます。こうすることで大腿四頭筋はストレッチされます。
違う方法として、静坐の状態から体を後ろに倒し仰向けになります。
こうすることで大腿四頭筋はストレッチすることができます。
オスグットシュラッターの症状や治療法について、ご紹介しています。
こちらをご参考にしてくださいね。
グロインペイン症候群
グロインペイン症候群は鼠径部痛症候群ともいいます。
グロインペイン症候群の症状は、キック動作やダッシュ、ストップ動作、腹筋運動などで痛みが生じます。
痛みが生じる部位は、鼠径部で64%、内転筋で54%、下腹部で26%、会陰部坐骨部で15%と報告があります。
グロインペイン症候群は、骨折などがなく原因を特定できないことが多いです。
グロインペイン症候群の原因として、体幹や股関節の関節可動域(関節の動き)が硬かったり、骨盤や下肢を安定させる筋肉の筋力低下が問題となり生じます。
グロインペイン症候群は一度発症すると治るまで時間がかかるため、しっかりと予防することが大切です。
グロインペイン症候群の予防として、体幹や下肢の筋肉のストレッチ、筋力トレーニング、これに加え動作では協調的な動作の練習が必要となります。
協調的な動作とは、体幹や股関節、膝関節などさまざまな部分を滑らかに協調して使うことです。
どこかの関節だけで硬く、協調して動いていないと、負担がかかります。
協調的な動作が行えると、関節やカラダが滑らかに動き、鼠径部の負担が減ることで痛みが改善してきます。
ジョーンズ骨折
ジョーンズ骨折は、第5中足骨(小指)の疲労骨折です。
ジョーンズ骨折は足の小指の骨折で、一撃の衝撃が加わり骨折が起こるのではなく、骨に負担がかかり続けることで骨折してしまう疲労骨折です。
そのため、小指に違和感や疲労感を感じている場合は注意が必要です。
ジョーンズ骨折の特徴は、遷延治癒(せんえんちゆ)といって骨折が治りにくいことや、偽関節(ぎかんせつ)といって折れた部分が関節のように曲がってしまうことがあるため注意しましょう。
ジョーンズ骨折は、人工芝のグランドやスパイクの種類などでも起こりやすい傾向にあるため、人工芝で行っているチームなどは注意しましょう。
ジョーンズ骨折の治療は、保存療法と手術療法があります。
保存療法では、ギプス固定を行い、手術療法では、骨折部にボルトを入れます。
スポーツ復帰まではおよそ3〜4ヶ月程度です。
ジョーンズ骨折の原因や治療、手術、リハビリ、予防などはこちらで詳しく解説しています。
ご参考にしてくださいね。
前十字靭帯損傷
前十字靭帯損傷は、サッカーやラグビーの怪我の中でも特に注意すべき外傷の一つです。
この他のスポーツでは、バレーボールやバスケットボール、バドミントンなどでも起こるリスクのある怪我です。
ここで一つ興味深い研究報告があるため、ご紹介します。
前十字靭帯損傷の発生率は、1000時間あたり0.16〜0.21件とされています。
小数点を戻すと、10000時間あたり、1.6〜2.1件になります。
週1回休みで部活をしたとすると、
365日 – 48日休み(月4日✕12) = 317日
1日2時間練習すると、
10000時間 ÷ 2時間 = 5000日
つまり、5000日練習すると、1.6〜2.1件の前十字靭帯損傷が起こる計算になります。
さらに、これを部員50人で考えてみましょう。
5000 ÷ 50 =100
部員が50人いるチームでは、週6日間で1日2時間以上練習をしていると、100日に1.6〜2.1件、前十字靭帯損傷が起こる可能性が計算上わかります。
意外と起こる可能性が高い怪我なので、しっかりと知識として知っておくことが重要です。
前十字靭帯とは、膝の大腿骨と脛骨をつなぐ靱帯で、この靱帯が損傷することで膝が不安定になり、膝がカクっと抜ける膝折れなどの症状が生じます。
前十字靭帯損傷は、ジャンプの着地や切り返し動作などで起こることがあり、X脚のように膝が内側に入るような状態や、膝を伸ばしきった状態で着地することで受傷します。
前十字靭帯損傷の治療は、保存療法と手術療法があります。
靱帯は一度切れてしまうと、自然にくっつくことはないというのが通例のため、スポーツ復帰を目指す方は手術療法を選択することがよくあります。
手術をしなくても日常生活であれば大丈夫ですが、日常生活でも膝折れが起きたり、痛みなどを生じる方は手術を行うこともあります。
手術は関節鏡で行い、新しく靱帯を作ります。
靱帯は、膝の後側になる半腱様筋(はんけんようきん)や薄筋(はっきん)を使います。
また、膝の前側にある膝蓋腱(しつがいけん)を使うケースもあり、手術方法は主治医の考え方によって選択されます。
どちらを選択しても、スポーツ復帰までは手術をしてから約9ヶ月〜1年程度かかります。
手術後にしっかりとリハビリを行うことで、スポーツ復帰は十分可能です。
前十字靭帯の手術をしても、日本代表でプレーしている選手はたくさんいますし、膝を手術したことのない選手はほぼいません。
つまり、手術をしてもしっかりとリハビリをすれば復帰できるということです。
しかし、問題は自分が置かれている環境です。
学生であれば、3年間しか部活の時間がないため、前十字靭帯損傷をしてリハビリをするとなると、1年間は無駄にしてしまいます。
また、前十字靭帯損傷をした時期によっては、復帰まで時間が足りず引退となってしまうこともあります。
そうならないためにも、しっかりと前十字靭帯損傷の知識をつけ、予防や対応をすることが大切です。
前十字靭帯損傷について詳しく解説しています。
ご興味がある方はご覧くださいね。
前十字靱帯のリハビリやスポーツ復帰時期などについてはこちら。
肉離れ
肉離れは、スポーツで起こる代表的な筋損傷であり、この他には筋打撲があります。
筋打撲は、相手の膝などが直接太ももにあたり、筋肉が打撲してしまうことで、サッカーでは『ももかん』とも言われます。
筋打撲は相手の膝と自分の太ももの骨の間の筋肉が挟まれ衝撃を受けることで損傷します。
肉離れは、筋打撲のように直接外力が加わるのではなく、ダッシュや切り返し動作など筋肉が瞬発的に力が入る動作で起こります。
肉離れの多い部位は、
①太ももの裏側にあるハムストリングス
②ふくらはぎである下腿三頭筋
③太ももの前側の大腿四頭筋 などで起こります。
肉離れの予防として、最も多いハムストリングスの予防をご紹介します。
一つは、ノルディックハムストリングスエクササイズです。
やり方は、まず両膝立ちの姿勢になります。
後ろからふくらはぎの部分に一人乗ってもらい、足を固定します。
その状態で、トレーニングする人は手を使わずに体を前に倒していきます。
限界のところで再び体を起こりていきます。
ノルディックハムストリングスエクササイズに加え、しっかりと運動前後でストレッチを行うことも大切です。
頭頚部で多い怪我とは
脳振盪(のうしんとう)
脳振盪は外傷性の脳挫傷で、最も多く起こる傷害です。
これはサッカーやラグビーに限らず、他のスポーツでも起こる可能性はあり、とても重要な外傷の一つです。
脳振盪は、主にコンタクトプレーや接触などで頭が衝撃を受けることによっておこります。
症状として、衝撃を受けた直後に、一時的に意識障害や記憶障害を生じ、しばらくすると戻ります。
意識が一時的になくなる方や、ボヤーッとした感じになる方など、同じ脳振盪でも症状はさまざまです。
脳振盪は一時的に意識が悪くなりますが、そのあとすぐに元に戻るため、軽視されてしまうことがあります。
脳振盪というものは知っていても、脳振盪についてしっかりと学んでいる指導者はまだまだ少ないのが現状です。
脳振盪には“脳振盪ガイドライン”や“競技への段階的復帰(GRTP)”があります。
ガイドラインには脳振盪の対応や症状、注意点などが書かれています。
競技への段階的復帰(GRTP)には、脳振盪後に競技へ復帰するための方法が書かれています。
脳振盪後にどのくらい時間が経ってから動いていいのか、どのタイミングで競技復帰していいのかなど、競技復帰に向けた基準が設けられていますので、指導者は一度目を通していただくといいと思います。
脳振盪を判断するのに悩むことがあると思いますが、手軽に持っておけるツールがあります。
それはポケットSCAT2です。
これは脳振盪を疑うべき所見が書かれたもので、ポケットに入る大きさのため、指導者は是非持っておくとよいでしょう。
これはオリンピックやFIFAでも使われている世界基準の有名なツールのため、是非活用してみてくださいね。
セカンドインパクト症候群
脳振盪のあとで怖いのが、セカンドインパクト症候群です。
一回の脳振盪で重篤な神経症状が後遺症として残ることはほとんどありません。
しかし、脳振盪を繰り返すことで、致命的なことをもたらすことがあります。
つまり、脳振盪は1回目はそこまで症状は出ませんが、2回、3回と脳振盪を繰り返すことによって致命的な傷害を生じることがあります。
脳振盪が続くと、生命にかかる可能性があるため、脳振盪の疑い患者も含め注意する必要があります。
頚椎捻挫
頚椎捻挫は、骨折や脱臼などの合併症がないものをいいます。
症状として、めまいや吐き気、頸部の痛みなど、自立神経症状の傷害が生じます。
頚椎捻挫が起こる場面として、ヘディングやキック、タックルなどコンタクトしたときに起こることが多く、特にラグビーなどは注意が必要です。
頚椎捻挫後は首にカラーを巻くことがあると思います。
受傷直後はカラーを巻くことはいいですが、長期間つけておくことはよくないため、主治医と相談し大丈夫であれば早めに外したほうが良いでしょう。
頚椎捻挫の対処法としてまずは、マッサージなどで首周囲の筋肉の緊張を落とすことが大切です。
筋肉が過剰に力が入っていると痛みが生じやすくなるため、できるだけ筋肉を柔らかくすることがポイントです。
腰椎椎間板障害
腰椎椎間板障害で多いのが、腰椎椎間板ヘルニアです。
腰椎椎間板ヘルニアは、スポーツに限らず普通に生活をしていても生じる傷害です。
椎間板ヘルニアになる方の特徴として、ももの裏のハムストリングスが硬い、体幹の筋力が弱くパフォーマンス時に腰が過剰に動いてしまう、股関節の動きが硬く腰ばかりつかっている、などです。
腰椎椎間板ヘルニアは日常生活の姿勢なども原因となるため、スポーツに限らず日常生活でも姿勢など気をつける必要があります。
上肢で多い怪我とは
肩関節脱臼
肩関節の脱臼は、サッカーやバスケットなどのノンコンタクトスポーツ、ラグビーなどのコンタクトスポーツで起こります。
起こる場面として、手で相手の動きを抑えようとしたりするときに、腕が後ろに引っ張られることで脱臼してしまいます。
肩関節の動きで言えば、外転・外旋の動きで脱臼します。
脱臼は、前方脱臼(ぜんぽうだっきゅう)といって、肩の上腕骨頭が前側に脱臼することがほとんどです。
脱臼には、反復性脱臼と習慣性脱臼の2種類があります。
反復性脱臼は、外傷が原因で脱臼を繰り返す状態です。
習慣性脱臼は、外傷がなく脱臼を繰り返す状態です。
これは生まれつき関節が緩いなどが原因としてあります。
外傷による反復性肩関節脱臼は、約70%が2年以内に再発症すると報告があります。
そのため、反復性肩関節脱臼は手術治療を行うことがあります。
一度脱臼してしまうと、再度脱臼する可能性が高いため、スポーツといえば体幹や下肢にばかり目が行きがちですが、しっかりと上肢のトレーニングを行うことが大切です。
コーレス骨折
コーレス骨折は、橈骨遠位端骨折ともいいます。
橈骨とは手の親指側の骨のことです。
詳しい骨や関節の構造はこちらをご参考にしてください。
コーレス骨折の原因は、地面に手をついた衝撃で橈骨が骨折してしまいます。
この骨折は、サッカーやラグビーで地面に手をついたときや、スノーボードやスキーで起こることがあります。
治療として、保存療法や手術療法があります。
保存療法はしばらくギプスで固定し骨がつくのを待ちます。
手術療法は骨にボルトを通す手術を行います。
舟状骨骨折
舟状骨骨折とは、手のひらにある舟状骨という小さな骨の骨折です。
舟状骨骨折は、スノーボードでの転倒や、サッカーなどで後ろ向きに転倒し手をついたときに骨折することが多いです。
舟状骨の特徴は血行が悪く、骨折すると治りにくいという特徴があります。
治療はギプスで固定する保存療法や手術療法があります。
治療ではおよそ4〜8週間ギプスで固定をするため、しばらくは手を使うことができなくなってしまいます。
ギプスが取れてもすぐにスポーツ復帰できるわけではなく、そこから筋力をつけたり、関節を動かしたりするため、復帰までにはさらに時間がかかってしまいます。
発育期で多い傷害とは
腰椎分離症
腰椎分離症は、腰の骨が2つに分離してしまう病態です。
これは10代の成長期に多く、体をそったり、ひねったりすることで発症します。
これは、骨折のように一度の大きな外力が加わって起こるものではなく、何度も負担が加わることで起こる傷害です。
体をそってひねる動作の例をあげると、サッカーのキックです。
体を大きくそって、足を大きく後ろに引き上げますよね。
この姿勢が、分離症の原因となることもあります。
分離症の症状は、しびれや痛み、筋力低下などです。
このような症状が出現し、サッカーやラグビーなどで腰をそってひねる動きを頻繁に行っているのであれば、分離症である可能性があるため、一度MRIを撮ってもらうとよいでしょう。
特に小学生の高学年から高校生は、腰の痛みに注意してくださいね。
オスグットシュラッター病
オスグットシュラッター病も成長期に多い傷害の一つです。
詳しくはこの記事の初めの方に書いていますので、ご確認くださいね。
理学療法士から一言
今回は、サッカーやラグビーなどスポーツ傷害を防ぐために知っておくべき怪我についてご紹介しました。
スポーツ外傷の予防はとても重要で、事前に知っておくことで防げる怪我も多くあります。
選手に限らず、指導者や保護者もしっかりと怪我のことを知り、怪我を未然に防ぎましょう。
スポーツで起こる怪我を減らすために最新情報をお届けするライン@を大公開しています。
スポーツ傷害の情報や予防方法など、当ブログ以外にもタイムリーにご紹介していきます。
ご興味がある方は、ご登録くださいね。
また、疑問等がありましたら、お問い合わせフォームやライン@から受け付けております。
お気軽にご連絡ください。
参考文献
・村上憲治ら:スポーツ選手の骨盤・股関節痛の評価と対処,臨床スポーツ医学35(1),58-63, 2018.
・仁賀定雄:スポーツと骨盤・鼡径部痛 – 病態と診断,臨床スポーツ医学35(1),48-53, 2018.
・中山晴雄ら:頭部外傷 (脳振盪) に対する対応,臨床スポーツ医学35(2),174-178,2018.
・藤岡宏幸ら:手舟状骨骨折,臨床スポーツ医学35(3),248-253,2018.
・奥脇透:肉離れの現状,臨床スポーツ医学34(8),744-749,2018.
・斎田良知ら:サッカーにおける肉離れ,臨床スポーツ医学,34(8),758-763,2018
・蒲田和芳ら:足関節捻挫予防プログラムの科学的基礎,ナップ,2010
・蒲田和芳ら:足関節疾患のリハビリテーションの科学的基礎,ナップ,2017
・公益社団法人日本ラグビーフットボール協会HP
・公益社団法人日本整形外科学会HP